„Versorgung psychisch kranker Menschen – Multiprofessionell, vernetzt, lebensweltorientiert“
Veranstaltung der BPtK und des Dachverbands Gemeindepsychiatrie
Seit mehr als 40 Jahren sucht das deutsche Gesundheitssystem nach besseren Möglichkeiten, Menschen mit schweren psychischen Erkrankungen ambulant und an ihren speziellen Bedürfnissen orientiert zu versorgen. Die Bundespsychotherapeutenkammer (BPtK) und der Dachverband Gemeindepsychiatrie e.V. veranstalteten deshalb am 16. Oktober 2013 in Berlin ein Symposium, auf dem ein Konzept zur Weiterentwicklung der Versorgung hin zu einer multiprofessionellen, vernetzten und lebensweltorientierten Versorgung von schwer psychisch kranken Menschen vorgestellt wurde.
Menschen mit schweren psychischen Erkrankungen
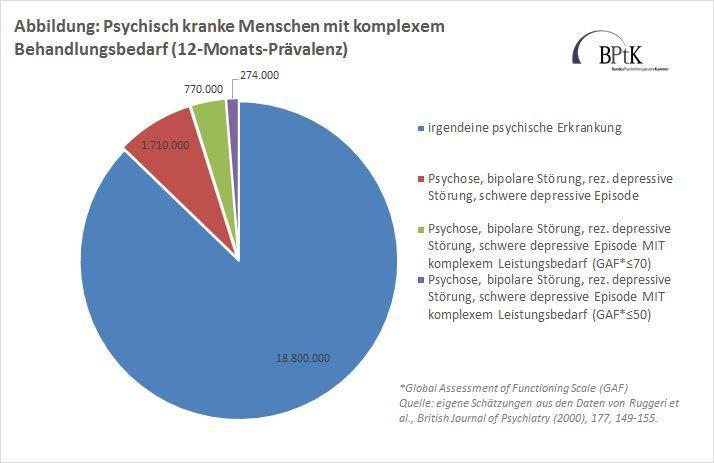
Die meisten psychischen Erkrankungen sind gut behandelbar. Ein kleiner Teil der Menschen mit einer psychischen Erkrankung leidet aber unter Erkrankungen, die häufiger als andere mit erheblichen Beeinträchtigungen im alltäglichen Leben und der sozialen sowie beruflichen Funktionsfähigkeit verbunden sind. Hierzu zählen z. B. Psychosen, schwere Depressionen oder bipolare Störungen. Je nachdem, wo man die Grenze für eine schwere Beeinträchtigung setzt, sind etwa 274.000 bis 770.000 Patienten pro Jahr aufgrund einer solchen Erkrankung schwer beeinträchtigt (siehe Abbildung).
Diese Menschen benötigen mehr als viele andere Patienten eine gut koordinierte, flexible, ambulante Versorgung. Für sie kommt es besonders darauf an, dass sie Hilfen erhalten, die ihre individuelle Lebenswelt berücksichtigen. Diese Angebote müssen unter den verschiedenen Berufen abstimmt sein. „Verschiedene Leistungsangebote stehen immer noch zu häufig nebeneinander und sind nicht aufeinander abgestimmt“, kritisierte Wolfgang Faulbaum-Decke, Vorsitzender des Dachverbands Gemeindepsychiatrie und Mitveranstalter in seiner Begrüßung. Dabei müsse – gemäß der Empfehlungen evidenzbasierter Medizin – Psychotherapie ein fester Bestandteil neuer Versorgungsansätze sein, forderte BPtK-Präsident Prof. Dr. Rainer Richter. „Psychotherapeuten können und wollen sich um diese Patientengruppe kümmern und in Versorgungsnetze einbringen.“
Zuhören und Zuwendung statt Zwang
Wie wichtig eine beziehungsorientierte Versorgung von Menschen in psychischen Krisen ist, betonte auch Ruth Fricke, die als Vertreterin des Bundesverbands Psychiatrie-Erfahrener e.V. sprach. Zwangseinweisungen, die von den Betroffenen häufig traumatisch erlebt würden, könnten viel häufiger vermieden werden, wenn eine umfassende ambulante Versorgung verfügbar wäre.
Anschaulich stellte Wolfgang Faulbaum-Decke anhand „seines Freundes Franz“ dar, welche Anforderungen eine „funktionierende“ ambulante Versorgung aus der Sicht eines psychisch kranken Menschen mit komplexem Hilfebedarf erfüllen sollte. Aktuell seien gerade auch in ländlichen Regionen einzelne Leistungsangebote, wie z. B. Soziotherapie, gar nicht vorhanden. Andere Angebote seien für manche Betroffene nicht erreichbar, weil sie zu krank seien, um von sich aus ein bestimmtes Angebot aufsuchen zu können. Sein Freund Franz wünsche sich deshalb,
in einem beschützenden Umfeld versorgt zu werden, wenn er umfänglichere Hilfe brauche – ohne stationärem Aufenthalt,
eine Gesamtplanung der Versorgung, die gemeinsam mit ihm gemacht werde und alle Hilfen für ihn enthalte und alle Leistungsträger selbstverständlich berücksichtige,
während einer Krise durch aufsuchende Behandlung bei sich zu Hause stabilisiert zu werden – ohne oder nur mit kurzem Klinikaufenthalt.
Hierfür, so Faulbaum-Decke, müssten flächendeckend verlässliche Netzwerke aus Psychotherapeuten, Ärzten, psychiatrischer Krankenpflege, Soziotherapeuten und Krankenhäusern entstehen, die darüber hinaus verbindliche Kooperationen mit den lebensweltbezogenen Hilfen, z. B. der Wiedereingliederungshilfe, hätten.
Aus der Praxis lernen
Schon heute gibt es Versorgungsansätze, in denen es gelungen ist, sektorale Grenzen durchlässiger zu gestalten und eine stärker ambulant und an den Bedürfnissen der Patienten orientierte Versorgung anzubieten. Regionalbudgets und Verträge zur Integrierten Versorgung sind hierfür gute Beispiele.
NetzWerk psychische Gesundheit
Beim „NetzWerk psychische Gesundheit“ erfolgt die Behandlung beispielsweise vorwiegend durch gemeindepsychiatrische Anbieter, die sich zu diesem Zweck im Gesundheitssystem neu aufgestellt haben. Das NetzWerk setzt ergänzend zur vertragsärztlichen Versorgung vor allem auf ein kontinuierliches Fallmanagement durch eine Bezugsperson und auf das Angebot von Rückzugsräumen und Krisenpensionen, um stationäre Aufnahmen in psychiatrische Krankenhäuser zu vermeiden. Ein Qualitätsmerkmal der gemeindepsychiatrischen Anbieter ist die sozialraumbezogene Vernetzung mit allen anderen Leistungen der gesetzlichen Krankenversicherung sowie den Leistungen anderer Sozialgesetzbücher. Ein weiteres Qualitätsmerkmal ist die verbindliche Zusammenarbeit mit Psychiatrieerfahrenen und Angehörigen. Alle Mitarbeiter haben eine systemische Grundausbildung, was eine beziehungsorientierte Behandlung der Patienten im Netzwerk garantiert. Psychotherapie ist aber nur im Rahmen von psychotherapeutischen Kriseninterventionen umsetzbar. Für mehr reichen die mit der Krankenkasse vereinbarten Pauschalen leider nicht. Was das Netzwerk und IV-Verträge insgesamt auch nicht leisten könne, sei eine Integration der lebensweltbezogenen Hilfen, so Dr. Nils Greve vom Psychosozialen Trägerverein Solingen e.V..
Regionales Psychiatriebudget Kreis Steinburg
Patienten dürften keine Angst vor der Behandlung in einem psychiatrischen Krankenhaus haben, erklärte Prof. Dr. Arno Deister, Chefarzt am Klinikum Itzehoe. Die Qualität der Behandlung müsse deshalb im Vordergrund stehen, wenn es darum gehe, die psychiatrisch-psychotherapeutische Versorgung weiterzuentwickeln. Mit der Vereinbarung eines Regionalen Psychiatriebudgets zwischen dem Klinikum Itzehoe und allen gesetzlichen Krankenkassen in Schleswig-Holstein habe sich das Behandlungsangebot verändert: Home-Treatment, eine tages- und nachtklinische Versorgung von suchtkranken Menschen, „need-adapted-treatment“ für Menschen mit psychotischen Erkrankungen und eine individualisierte, an den Bedürfnissen der Patienten orientierte psychotherapeutische Behandlung seien Beispiele für die neu entstandenen Behandlungsangebote.
Das Regionalbudget umfasse die Versorgung von Patienten mit allen psychischen Erkrankungen, die wegen ihrer Erkrankungen eine stationäre Aufnahme benötigten. Vereinbart sei ein Gesamtbudget, das die im Jahr vor Beginn des Modellprojekts vereinbarten finanziellen Mittel für die stationäre, teilstationäre und (instituts-) ambulante Versorgung in der Region umfasse. Als Basis für die Realisierung des Budgets wurde die Behandlung von 1.349 Menschen pro Jahr vereinbart. Die Leistungserbringer hätten sich vertraglich verpflichtet, die psychiatrische und psychotherapeutische Versorgung aller Patienten sicherzustellen, die stationär eingewiesen bzw. als Notfall aufgenommen würden oder die die Voraussetzungen zur Behandlung in einer Psychiatrischen Institutsambulanz nach § 118 SGB V erfüllten. Dafür habe das Krankenhaus die Entscheidung darüber, ob die Patienten stationär, teilstationär oder ambulant behandelt werden, ohne dass dies zu finanziellen Einbußen führe.
Psychiatrie Initiative Berlin-Brandenburg
Die Psychiatrie Initiative Berlin-Brandenburg, die Dr. Norbert Mönter aus Berlin vorstellte, versucht durch eine bessere Vernetzung von Ärzten, Psychotherapeuten und anderen Leistungsanbietern wie der psychiatrischen Krankenpflege und der Soziotherapie für verschiedene Patientengruppen integrierte Versorgungsangebote anzubieten. Dabei scheitere eine stärkere Integration von Psychotherapie in die Behandlung von z. B. schizophren erkrankten Patienten, u. a. an einer mangelhaften Finanzierung von Psychotherapie innerhalb von IV-Verträgen, teilweise aber auch an der geringen Bereitschaft niedergelassener Psychotherapeuten, sich in Versorgungsnetzen zu engagieren. Umso positiver bewertete er das Engagement der BPtK, sich verstärkt dem Thema der Versorgung von psychisch kranken Menschen mit komplexem Leistungsbedarf zu widmen.
Politische Plattform für die Weiterentwicklung der Versorgung schwer psychisch kranker Menschen
Das gemeinsame Symposium von BPtK und Dachverband Gemeindepsychiatrie machte klar: Patientenvertreter, Leistungserbringer und Kostenträger sind sich einig, dass dringender politischer Handlungsbedarf besteht, die Versorgung von schwer psychisch kranken Menschen entscheidend zu verbessern.
Notwendig sei eine multiprofessionelle, vernetzte und lebensweltorientierte Versorgung für Menschen mit komplexem Leistungsbedarf. Dabei gehe es nicht mehr um die Frage, wie solche Versorgungsangebote gestaltet werden könnten und welche Ansätze sich – meistens in Modellprojekten – bewährt haben. Vielmehr gehe es jetzt darum, ein flächendeckendes und qualitätsgesichertes Angebot zu realisieren. Menschen mit schweren psychischen Erkrankungen hätten einen Anspruch darauf, endlich ein Versorgungsangebot zu erhalten, dass ihrem speziellen Bedarf entspreche. Was die Frage aufwerfe, weshalb und in welchem Kontext die unterschiedlichen Akteure bereit sein könnten, einen neuen Anfang zu wagen und darüber nachzudenken, wie eine solche Versorgung flächendeckend realisiert werden könne, leitete BPtK-Präsident Rainer Richter in seinem Abschlussvortrag ein. „Was wir brauchen ist ein strukturierter Diskussionsprozess, in dem alle Akteure zusammenkommen und gemeinsam Maßnahmen zur Weiterentwicklung der Versorgung von schwer psychisch kranken Menschen erarbeiten.“ Er forderte die Politik auf, eine Plattform einzurichten – ähnlich dem Nationalen Krebsplan oder dem Nationalen Aktionsbündnis für Menschen mit Seltenen Erkrankungen –, auf der die Leistungserbringer des Gesundheitssystems, die Anbieter lebensweltbezogener Hilfen, die unterschiedlichen Kostenträger und insbesondere die Patienten und ihre Angehörigen gemeinsam Eckpunkte multiprofessioneller Versorgungsnetze erarbeiten.
Ergebnis eines partizipativen Diskussionsprozesses sollten Empfehlungen zu den einzubeziehenden Patientengruppen, zum Behandlungsumfang sowie zu den personellen, prozessualen und strukturellen Anforderungen an spezialisierte Versorgungsnetze sein. Eine Möglichkeit könnte sein, diese Eckpunkte im SGB V zu verankern, ähnlich der ambulanten spezialfachärztlichen Versorgung gemäß § 116b.
Diskussion
In der Abschlussdiskussion waren sich Vertreter der Krankenkassen und der Politik darin einig, dass eine Initiative zur Neustrukturierung der Versorgung schwer psychisch kranker Menschen notwendig sei. Verbindliche Mindeststandards seien erforderlich, um flächendeckend eine qualitativ hochwertige Versorgung zu sichern. Auf die Frage des Bundestagsabgeordneten Dietrich Monstadt (CDU), ob es sich nicht um eine vergleichsweise kleine Patientengruppe handele, um die es letztlich gehe, entgegnete Dr. Christian Peters vom AOK-Bundesverband, dass schon für kleinere Patientengruppen Gesetzesinitiativen gestartet worden seien. „Eine Patientengruppe von schätzungsweise mindestens 300.000 Patienten ist aus unserer Sicht groß genug, um einen gesetzlichen Auftrag zu rechtfertigen“, so Peters.
Gleichzeitig warnte der Vertreter der Techniker Krankenkasse, Klaus Rupp, davor, zu viele inhaltliche Vorgaben zu machen und den Gemeinsamen Bundesausschuss zu stark einzubeziehen, da hier immer die Gefahr bestehe, dass Inhalte zwischen den Interessen der verschiedenen Selbstverwaltungspartner verloren gingen. Maria Klein-Schmeink (BÜNDNIS 90/DIE GRÜNEN) regte an, über den Rand des SGB V hinauszudenken und auch die Leistungen der anderen Sozialgesetzbücher in eine Neustrukturierung der Versorgung einzubinden. Mit dem Satz „Es gibt nichts Gutes außer man tut es.“ endete die Diskussionsrunde. Cornelia Wanke – die Moderatorin der Veranstaltung – nahm diesen Satz aus dem Podium auf und appellierte damit noch einmal an alle Beteiligten, nicht mehr länger nur zu reden, sondern endlich zu handeln.
Veröffentlicht am 13. November 2013